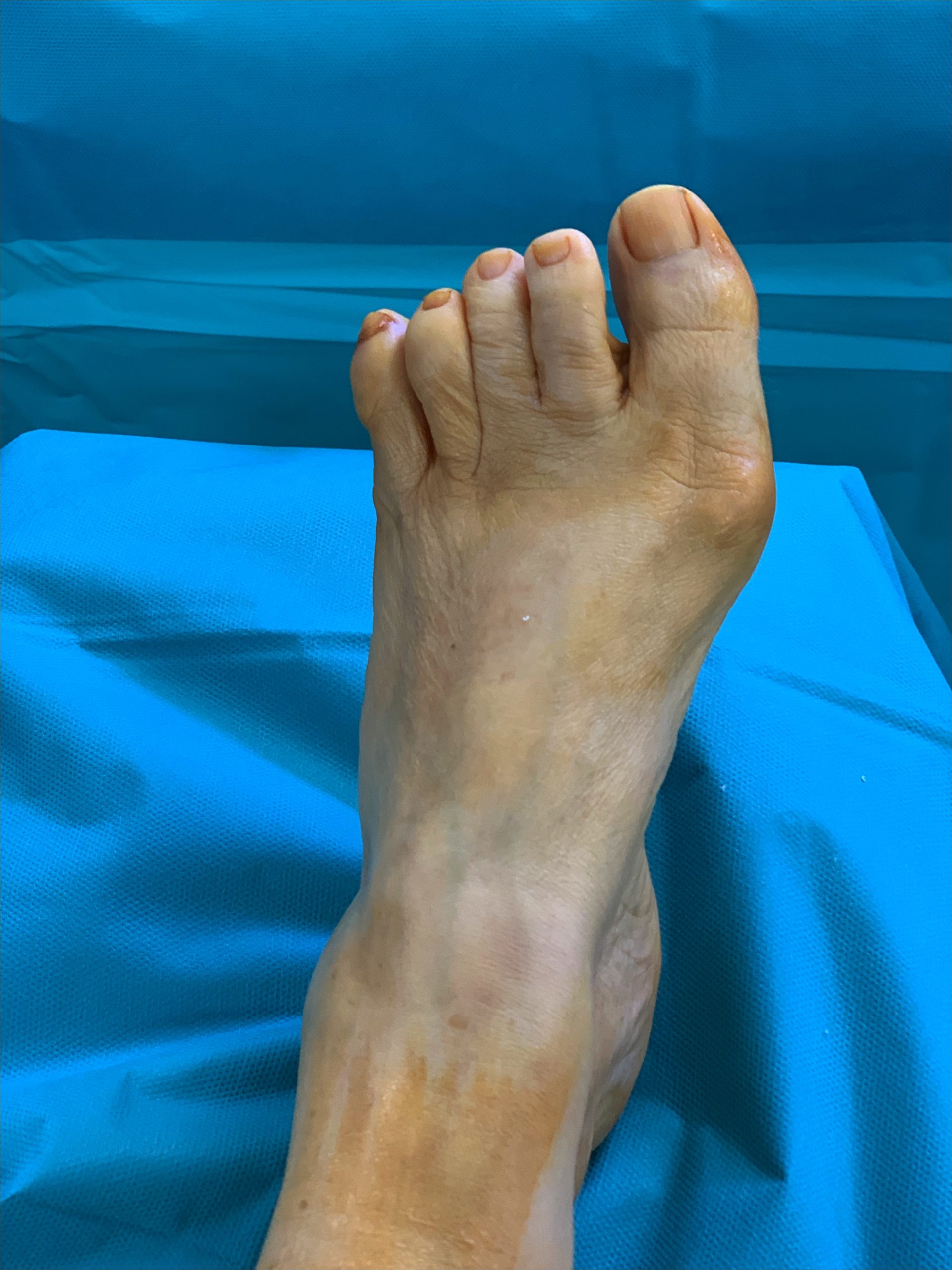
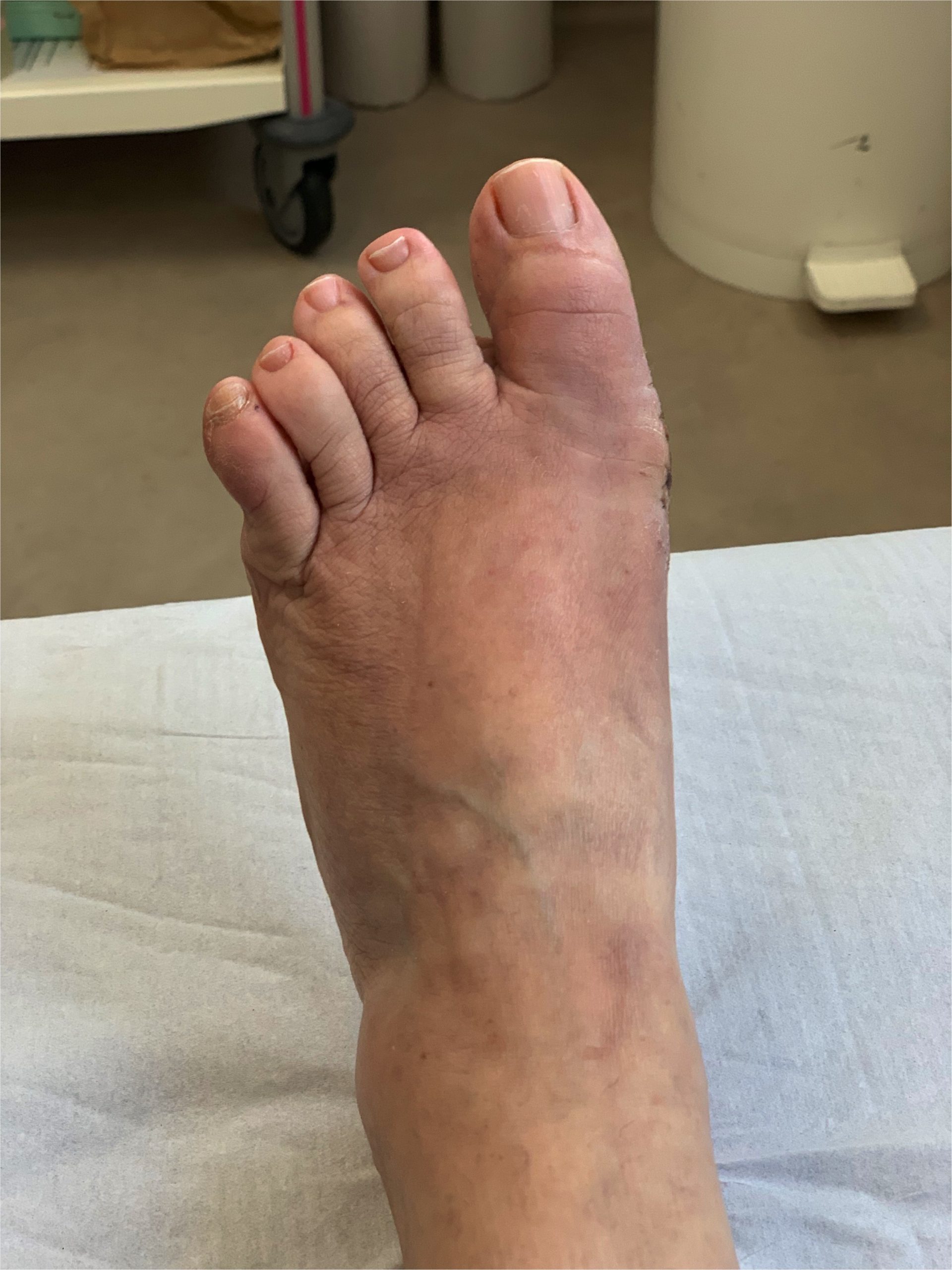
Hallux valgus
L’Hallux Vaglus qu’est-ce que c’est ?
L’hallux valgus est une déformation de l’avant-pied touchant le gros orteil(Hallux). Celui-ci est dévié vers l’extérieur, entraînant une saillie au bord interne du pied appelée communément « oignon » ou « bunion » chez les anglo saxons.
Les causes
Deux causes principales sont identifiées :
1Facteur constitutionnel héréditaire
Le 1er métatarsien participe à la formation de l’hallu valgus quand sa morphologie varie de l’anatomie habituelle. Cela concerne d’une part sa longueur qui est très fréquemment augmentée (Hallomegalie) chez les patients porteurs d’un hallux valgus. Dans ce cas, la morphologie de l’avant-pied est souvent de type « egyptien » (gros orteil plus long que le deuxième).
D’autre part, l’articulation entre le 1er métatarsien et la 1ere phalange peut prédisposer à une déviation de l’orteil par une déviation de sa surface articulaire vers l’extérieur.
Enfin, les ligaments qui unissent le 1er métatarsien au reste du pied sont parfois plus élastiques, se laissant distendre facilement. Le 1er métatarsien est alors instable et facilite (ou rend possible) la déformation de l’hallux en valgus.
Cependant l’hallux valgus est une pathologie fréquente, et le fait que sa mère ou sa tante en soit atteintes n’est pas une preuve absolue de transmission génétique.
2Facteur mécanique : les chaussures
Tous les modèles de chaussures qui placent l’avant-pied dans une position de déviation du gros orteil vers l’extérieur sont susceptibles de générer un hallux valgus. C’est notamment le cas des chaussures à bouts pointus qui resserrent l’avant du pied accentuant sa forme triangulaire. Les modèles à talons sont également concernés puisqu’ils font glisser le pied vers l’avant, là justement où la chaussure est la plus étroite.
Patients concernés
Les femmes sont de loin les plus concernées pour plusieurs raisons. L’imprégnation hormonale féminine est un facteur bien connu de laxité ligamentaire (favorisant l’hallux valgus. Les femmes sont également plus sujettes au port de chaussures à bouts pointus et surtout à talon.
En ce qui concerne l’âge de survenue, deux profils sont habituellement rencontrés. Les patients jeunes (environ 25-30 ans) sont souvent porteurs d’une déformation d’origine congénitale. Les patients dits d’âge mur (environ 45-55 ans, voire plus) ont quant à eux un hallux valgus d’origine mécanique, acquis au fil du temps par des chaussures favorisant la déformation.
Enfin, il faut noter des facteurs aggravants, sans qu’il soit possible d’affirmer qu’il sont véritablement à l’origine de l’hallux valgus : excès pondéral et morphologie en pied plat.
Conséquences au quotidien
1Douleur
La douleur est le symptôme maître de l’hallux valgus. Elle peut être présente au quotidien et poser de véritables problèmes insurmontables de chaussage, avec de fréquentes conséquences sur la vie sociale des patients.
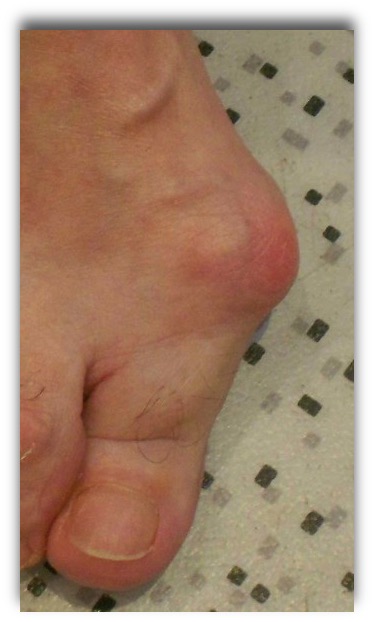
2Bursite
Les douleurs peuvent être liées d’une part au conflit direct de la saillie osseuse contre la chaussure. Une zone rouge, chaude et très douloureuse au moindre contact, appelée bursite, apparaît au bord interne de l’articulation métatarso-phalangienne du gros orteil. La déformation articulaire elle-même peut être une cause de douleurs. La déviation place l’articulation dans un mode de fonctionnement anormal aboutissant à long terme à une usure, source de douleurs. Enfin, dans le cadre d’un hallux valgus, les rayons latéraux subissent un excès de charge comme en témoigne les callosités plantaires localisée précisément sous les têtes des métatarsiens (illustration), et qui se traduit par des douleurs sous l’avant-pied, voire une rétraction en griffe des orteils.
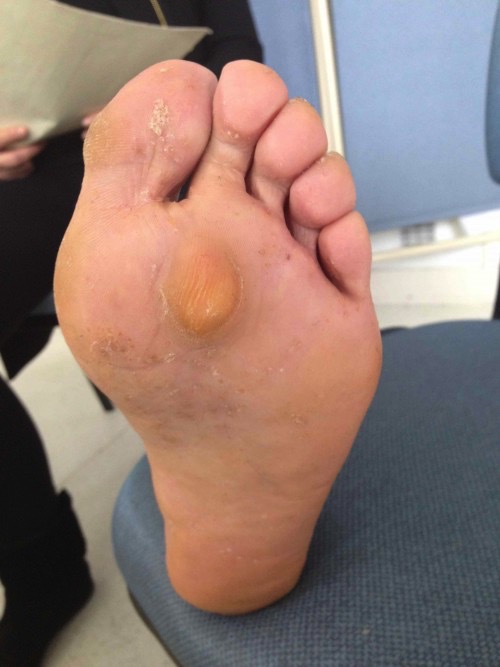
3Difficulté au chaussage
Douleur de bursite mise à part, la difficulté au chaussage est liée directement à la forme triangulaire de l’avant-pied et en particulier à la saillie excessive de l’« oignon ».
Les patients, très majoritairement des femmes, se plaignent également de la difficulté à porter des chaussures à talons qui majorent les douleurs. La hauteur des talons est progressivement réduite spontanément par les patientes qui y trouvent un moyen efficace de diminuer leurs symptômes.
4La question esthétique
Dans le cadre de l’hallu valgus, la chirurgie orthopédique a pour objet la restitution de l’état fonctionnel du pied. Il est indéniable que certaines consultations sont motivées par des demandes esthétiques. Bien qu’il faille en tenir compte sans l’ignorer, une demande purement esthétique ne doit jamais constituer en lui seul un motif d’intervention.
Moyen non chirurgicaux pour éviter l’opération
1Choix des chaussures
Le 1er métatarsien participe à la formation de l’hallux valgus quand sa morphologie varie de l’anatomie habituelle. Cela concerne d’une part sa longueur qui est très fréquemment augmentée (Hallomegalie) chez les patients porteurs d’un hallux valgus. Dans ce cas, la morphologie de l’avant-pied est souvent de type « egyptien » (gros orteil plus long que le deuxième).
D’autre part, l’articulation entre le 1er métatarsien et la 1ere phalange peut prédisposer à une déviation de l’orteil par une déviation de sa surface articulaire vers l’extérieur.
Enfin, les ligaments qui unissent le 1er métatarsien au reste du pied sont parfois plus élastiques, se laissant distendre facilement. Le 1er métatarsien est alors instable et facilite (ou rend possible) la déformation de l’hallux en valgus.
Cependant l’hallux valgus est une pathologie fréquente, et le fait que sa mère ou sa tante en soit atteintes n’est pas une preuve absolue de transmission génétique.
2Excès pondéral
L’excès pondéral est à éviter pour ne pas aggraver l’effondrement de la voûte plantaire et ainsi l’élargissement de l’avant-pied.


3Pied plat
Le pied plat doit impérativement être corrigé par des semelles orthopédiques à faire réaliser sur mesure par un podologue. En effet, le pied plat s’accompagne d’un effondrement progressif de la voûte plantaire ce qui surcharge le 1er rayon. Ainsi, la déformation en valgus de l’hallux s’aggrave et l’articulation devient de plus en plus douloureuse.
Décision chirurgicale
L’opération ne peut s’envisager, comme toujours en chirurgie orthopédique, qu’après échec des méthodes simples et peu agressives que l’on a cité.
Le seul paramètre à évaluer est le retentissement de l’hallux valgus en terme de handicap personnel, professionnel, ou social. A ce titre, la douleur et les difficultés au chaussage constituent non seulement un handicap personnel, mais parfois également un handicap professionnel lorsque par exemple le patient se voit imposer le port de chaussures de sécurité qu’il ne supporte plus.
Il ne faut pas proposer de chirurgie préventive même si un hallux valgus risque de s’aggraver avec le temps, car l’acte chirurgical sur un pied indolore risque au contraire de créer des douleurs : le patient sera alors mécontent. Rares sont les exceptions à cette règle. A titre d’exemple, le diabète est une maladie chronique susceptible d’entraîner de graves complications devant des atteintes du pied, en principe banales chez les patients non diabétiques. Ces atteintes constituent donc un danger pour ces patients, et la chirurgie à titre préventif prend évidemment tout son sens.
L’aspect esthétique doit être pris en considération, mais ne peut pas être en lui-même de façon isolée une raison d’être opéré.
Des objectifs réalistes doivent être clairement exposés par le chirurgien.
Il faut en particulier être très précis sur ce que le patient peut espérer, en matière de douleur mais également de chaussage. Il est probable que le mécontentement post-opératoire des patients soit souvent lié au décalage entre ce que le patient a espéré, et la réalité future. C’est au chirurgien de faire exprimer clairement ce que le patient souhaite en terme de résultats, et de lui répondre clairement en terme de faisabilité. A la question : « Remettrais-je des escarpins un jour ? Cela sera-t-il possible en journée ou seulement quelques heures en soirée ? ». La réponse va de : « oui » à « jamais ». C’est alors au chirurgien de préciser les objectifs qui lui paraissent réalisables, comme par exemple celui de ne simplement plus avoir mal dans des chaussures normales du commerce tout au long de sa journée de travail.
C’est alors au patient de prendre sa décision en fonction d’une situation réaliste post-opératoire qu’on lui a décrit.
Principes chirurgicaux
Les techniques sont variées alors que les principes sont simples, consistant à corriger les déformations pour répartir plus harmonieusement les contraintes sur l’avant-pied. Quelle que soit la technique employée, ces principes sont respectés.
Le chirurgien peut avoir recours à des ostéotomies, c’est-à-dire des sections osseuses, pour ré-orienter les axes du pied ; c’est principalement ce qui est réalisé au gros orteil et au 1er métatarsien. Ainsi, la saillie osseuse est directement supprimée.
Des gestes de section ou allongement des « parties molles » peuvent être associés ; cela concerne les tendons, ligaments et enveloppes articulaires qui se sont rétractés au fil des années.
Pour mettre en œuvre ces gestes chirurgicaux, de très nombreux procédés existent. A titre d’exemple, les ostéotomies peuvent être pratiquées à la scie motorisée ou à l’aide de ciseaux à os ; des sections tendineux à l’aide d’un bistouri spécifique ou au moyen de ciseaux classiques.
Dans ce contexte, le patient se perd dans un univers de détails qu’il ne peut pas juger car il n’en maîtrise pas les implications techniques.
Malgré toutes les variantes possibles qui ont toutes pour objet d’obéir aux mêmes principes mécaniques cités plus haut.
1La chirurgie classique, « à ciel ouvert »
La première façon de faire est la plus répandue. Elle consiste à accéder aux structures à opérer par le biais d’incisions de dimensions suffisantes pour assurer un contrôle visuel des gestes à réaliser. Les cicatrices se situent au bord interne et au-dessus du pied.
Les partisans de ces techniques les considèrent plus complètes dans la résolution des différents problèmes posés par le pied du patient et plus précises dans l’exécution des gestes que l’on a décidés.
Deux types d’ostéotomies réalisées à ciel ouvert sont majoritaires : le « scarf » et le « chevron ». Pour fixer les os dans leur nouvelle orientation, on implante des vis, agrafes ou des broches en métal qui ne seront pas retirées car elles sont bien tolérées. Il s’y associe toujours des gestes d’allongement ou de sections cités plus haut.
2La chirurgie mini-invasive
S’inspirant des objectifs de moindre « agressivité », les techniques de chirurgie classique à ciel ouvert ont pu être adaptées pour arriver à un compromis raisonnable : la chirurgie mini-invasive. L’incision est réduite au maximum, mais reste suffisante à un contrôle visuel des gestes osseux les plus importants. L’utilisation de vis pour fixer les corrections assure une stabilité suffisante pour permettre la marche d’emblée en plein appui.
Vos questions liées à l'acte de chirurgie
Y-a-t-il un âge pour se faire opérer d’un hallux valgus ?
L’hallux valgus est une pathologie qui touche toutes les tranches d’âge de la population.
Il n’y a pas d’âge maximum pour se faire opérer.
Celui-ci dépend plus de l’état de santé et de la demande des patients.
Par contre, on opère en général les hallux valgus congénitaux après la fin de la croissance.
A quel moment doit-on se faire opérer ?
On n’opère en principe pas un hallux valgus qui ne fait pas souffrir sauf si celui-ci a un impact sur les rayons latéraux : apparition d’orteils en griffe, de subluxation ou de luxation de la base de l’orteil, apparition de cals et de douleurs sous les têtes des métatarses latéraux.
A partir de là, lorsque les douleurs deviennent gênantes notamment pour le chaussage, il devient licite de se faire opérer en sachant que dans tous les cas l’évolution d’un hallux valgus se fait toujours vers l’aggravation et vers un geste chirurgical qui sera probablement plus compliqué et qui risque de toucher les orteils latéraux.
Quel type d’anesthésie sera employée ?
L’anesthésiste voit systématiquement le patient au cours d’une consultation pré opératoire et c’est lui qui décide avec le patient du type d’anesthésie à réaliser.
A la Clinique Du Parc et Via domitia de Lunel dans près de 98% des cas il s’agit d’anesthésie loco-régionale (bloc des nerfs du pied) qui permet de n’endormir que le pied, qui peut être ou non associée à une légère sédation voir à une anesthésie générale.
Avantage :
- Assurer une bien meilleure gestion de la douleur en post opératoire (des études ont montré que ce type d’anesthésie permettait au patient d’avoir beaucoup moins de risque de douleurs chroniques post opératoires.
Le pied reste « endormi » après le bloc presque jusqu’au lendemain matin, assurant une prise en charge de la douleur aiguë qui est surtout importante les 24 premières heures.
Combien de temps devrais-je rester hospitalisé ?
Cette intervention se fait en ambulatoire, et lorsque cela s’avère impossible l’hospitalisation dure au grand maximum 48h.
Vais-je beaucoup souffrir ?
Cette chirurgie avait une très mauvaise réputation concernant la douleur.
Cependant l’évolution des techniques chirurgicales et surtout anesthésiques depuis quelques années ont permis de très nettement améliorer la gestion de la douleur post opératoire.
Actuellement, dans la très grande majorité des cas les douleurs après sortie de la clinique sont faibles et bien supportées moyennant une prise antalgique adaptée associée à un repos quasi strict les premiers jours avec jambes surélevées.
Mon pied restera-t-il gonflé longtemps ?
La chirurgie de l’hallux valgus se pratique 49 fois sur 50 chez les femmes, qui ont généralement un retour veineux au niveau des jambes de moins bonne qualité que les hommes.
La chirurgie du pied fait effectivement gonfler les pieds avec une impression d’œdème qui peut être assez conséquent.
Il est nécessaire en phase post opératoire de garder les jambes surélevées le plus possible (pieds surélevés la nuit et position jambes surélevées dans la journée).
Malgré cela le chaussage (chaussures confortables) n’est généralement pas possible avant 6 semaines et la disparition définitive et complète des oedèmes nécessitent environ 3 à 6 mois.
Après combien de temps pourrais-je marcher et reprendre mes activités ?
La marche en appui total est autorisée d’emblée mais attention tant que l’anesthésie loco-régionale paralyse le pied il faut être prudent (risque de chute)et ne pas hésiter à utiliser des bequilles.
Cependant, pendant les 2 ou 3 premières semaines il faut limiter les activités et garder le plus possible les jambes surélevées.
Il faut porter une chaussure de décharge de l’avant pied pour marcher pendant 3 semaines.
La reprise des activités se fera progressivement sur une période d’environ 3 mois.
Les activités sportives plus soutenues nécessitent en général 4 à 6 mois.
Quelles sont les suites opératoires ?
Les patients sont revus à la fin de la 3ème semaine pour un contrôle de la cicatrisation et radiographique.
Une radio de contrôle est ensuite effectuée à la 6 semaines après l’intervention puis à 3 mois et à 6 mois.
Dans tous les cas les patients peuvent être vus entre ces consultations en cas de problème.
La rééducation est-elle nécessaire ?
La chirurgie de l’hallux valgus est une chirurgie articulaire qui par définition est enraidissante, mais qui ne necessite qu’exceptionnellement le recours à un kinésithérapeute.
L’aide d’un kinésithérapeute peut s’avérer nécessaire en cas d’œdème important.
Pourrais-je porter des chaussures à hauts talons ?
Le port des chaussures à haut talon est une des causes principales de l’apparition de l’hallux valgus chez la femme.
Il n’est donc pas conseillé de les porter tout au long de la journée, mais néanmoins les hauts talons pourront être portés sur des périodes plus courtes au cours de sorties ou de cérémonies par exemple.
Quel est le taux de récidive ?
Celui-ci n’est pas chiffré de façon très précise dans la littérature mais dans tous les cas il reste inférieur à 5% à long terme.